Skręcenie kostki jest jednym z najczęstszych urazów w obrębie kończyny dolnej. Nie ma w tym nic przyjemnego – noga boli, puchnie, ograniczone jest codzienne funkcjonowanie. W większości przypadków po tygodniu można zapomnieć o urazie i powrócić do normalnej egzystencji. Jednak bardzo często zdarza się, że ta niby błaha kontuzja przysparza sporych problemów lata później – kiedy o urazie już dawno się nie pamięta. Około 20% ostrych skręceń stawu skokowego skutkuje w powstaniu przewlekłej niestabilności stawu skokowego inaczej nazywanej „nawykowym skręceniem”. Na tym niestety historia się nie kończy. Udowodniono, że 80% przypadków zmian zwyrodnieniowych stawu skokowego powstaje na skutek późnych konsekwencji urazu w obrębie stawu! Czym jest dokładnie niestabilność stawu skokowego? Sprawdź poniżej 🙂
Stawowy borderline
Mechanizm skręcenia stawu skokowego wydaje się być prosty. Stopa traci balans, zostają uszkodzone lub naciągnięte więzadła i ścięgna, czasem torebka stawowa. Raz-dwa i po robocie. Świat byłby piękny, gdyby było to takie proste. Podczas skręcenia, niezależnie którego stopnia, zostają uszkodzone mechanoreceptory torebki stawowej i ścięgien a czasem nawet włókna nerwu strzałkowego – co w długiej perspektywie może prowadzić do dużych problemów z funkcjonowaniem stawu tj. niestabilność czy artroza stawu. Przyczynami powstawania przewlekłej niestabilności stawu skokowego po urazie będą zatem:
- zaburzona propriocepcja stawu
- osłabienie siły mięśniowej podudzia (zwłaszcza grupy strzałkowej)
- deficyty neurologiczne spowodowane nadmiernym rozciągnięciem nerwu w trakcie urazu
Objawy niestabilności stawu skokowego
Pacjent, który cierpi na niestabilność stawu skokowego będzie narzekał na problemy pojawiające się w czynnościach dnia codziennego. Przy noszeniu ciężkich przedmiotów lub chodzeniu po nierównej powierzchni często będzie dochodzić do „złego stąpnięcia” – powtarzającego się urazu skrętnego, tylko pogłębiającego problem. Pozostałymi objawami mogą być:
- ból i tkliwość w obrębie stawu skokowego, stopy i kolana (na skutek zmienionej mechaniki
kości strzałkowej po urazie), - uczucie mrowienia palców stopy na skutek aktywnych punktów spustowych m. strzałkowych oraz uszkodzenia włókien nerwu strzałkowego,
- ból stawu w trakcie wysiłku,
- krepitacje w stawie skokowym.
Poznaj problem, czyli diagnostyka niestabilności stawu skokowego
Spotykając osobę, która cierpi na wyżej wymienione dolegliwości warto wykonać kilka testów, które mogą potwierdzić hipotezę występowania schorzenia. Podstawową informacją będzie przebyty w przeszłości uraz. Duże znaczenie może być także wrodzona hipermobilność. Przydatne może być także:
- badanie siły mięśni strzałkowych,
- badanie zakresu ruchomości stawu skokowego (w stawie niestabilnym zazwyczaj będzie
nienaturalnie zwiększone zgięcie podeszwowe i supinacja stopy), - test szuflady stawu skokowego,
- próba Romberga,
- diagnostyka obrazowa stawu skokowego (RTG, USG, MRI) w celu ustalenia występowania zwapnień, zmian zwyrodnieniowych oraz wielkości przebytego urazu,
- test balansu „Y”, który można wykonać prosząc pacjenta o sięganie stopą zdrową w tył oraz
na boki w celu sprawdzenia funkcji i stabilności drugiego stawu.
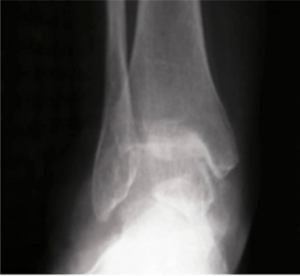 Ilustracja 1: artrotyczny staw skokowy
Ilustracja 1: artrotyczny staw skokowy
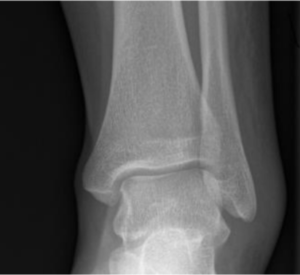 Ilustracja II: zdrowy staw skokowy
Ilustracja II: zdrowy staw skokowy
Terapia przewlekłej niestabilności stawu skokowego
Terapię tą możemy podzielić na dwie części:
A) terapia przeciwbólowa – działająca objawowo lecz podnosząca jakość funkcjonowania
pacjenta krótkoterminowo. Doskonale w tym postępowaniu sprawdza się:
➔ suche igłowanie nakierowane na mięśniowo-powięziowe punkty spustowe prowokujące ból stawu skokowego (m. strzałkowy krótki, długi, prostownik długi palców),
➔ terapia tkanek miękkich w obrębie podudzia,
➔ techniki manualne nakierowane na więzadła stawu skokowego,
➔ mobilizacja kości strzałkowej, jeśli jest potrzebna,
➔ kinesiotaping,
➔ autoterapia pacjenta w domu z użyciem rollerów lub piłek do masażu,
➔ jeśli występuje obrzęk dobrze wspomóc się Tavonem.
B) trening stawu skokowego – zapewniający długotrwały efekt terapeutyczny i stopniowy powrót do pełnej funkcji stawu
➔ trening propriocepcji stawu skokowego,
➔ trening siły mięśni strzałkowych i pozostałych mięśni podudzia (największe rezultaty będą miały ćwiczenia ekscentryczne!).
Warto wiedzieć i uprzedzić pacjenta, że nieleczony stan przewlekłej niestabilności stawu skokowego może prowadzić do poważnych konsekwencji zdrowotnych, które mogą skutkować koniecznością poważnej interwencji chirurgicznej. W przypadku zaawansowanych zmian zwyrodnieniowych może być konieczna endoprotezoplastyka stawu.
Bibliografia:
1. Al-Kenani, Naders, and Omara Al-Mohrej. “Chronic Ankle Instability: Current Perspectives.” Avicenna Journal of Medicine, vol. 6, no. 4, 2016
2. Bowker, Samantha, et al. “Neural Excitability and Joint Laxity in Chronic Ankle Instability, Coper, and Control Groups.” Journal of Athletic Training, vol. 51, no. 4, 2016
3. Delco, Michelle L., et al. “Post-Traumatic Osteoarthritis of the Ankle: A Distinct Clinical Entity Requiring New Research Approaches.” Journal of Orthopaedic Research, vol. 35, no. 3, 2016
4. Kim, Myoung Kwon, and Young Jun Shin. “Immediate Effects of Ankle Balance Taping with Kinesiology Tape for Amateur Soccer Players with Lateral Ankle Sprain: A Randomized Cross-Over Design.” Medical Science Monitor, vol. 23, 2017:
Publikowane w niniejszym portalu treści o charakterze medycznym mają cel wyłącznie informacyjny i nie stanowią porady lekarskiej. Nie mogą w jakikolwiek sposób zastąpić wizyty u lekarza, lekarskiej porady, zaleceń lekarza, czy też postawionej przez lekarza diagnozy.
Wszystkie treści zamieszczone w Serwisie, w tym artykuły dotyczące tematyki medycznej, mają wyłącznie charakter informacyjny. Dokładamy starań, aby zawarte informacje były rzetelne, prawdziwe i kompletne, jednakże nie ponosimy odpowiedzialności za rezultaty działań podjętych w oparciu o nie, w szczególności informacje te w żadnym wypadku nie mogą zastąpić wizyty u lekarza.